DRG-Glossar
Geschichte der DRGs
Die Bestrebungen über ein Fallpauschalensystem leistungsbezogen stationäre Behandlungskosten abzubilden gehen zurück auf Prof. R. B. Fetter und die an der Yale-Universität entwickelten sog. "Yale-DRGs". Dieses DRG-System mit 317 Fallgruppen wies eine hohe medizinische und ökonomische Streubreite auf.
Das HCFA-DRG-System, das aus den Yale-DRGs hervorging, wird seit 1983 von der amerikanischen staatlichen Krankenversicherung Medicare für die fallbezogene Vergütung der Krankenhausleistungen eingesetzt und von der amerikanischen Health Care Financing Administration (HCFA) verwaltet.
In Australien ist mit dem AR-DRG-System, das die Australian National DRGs ablöste, ein System im Einsatz, das als Refined-System Schweregrade und Ressourcenverbrauch differenziert abzubilden versucht.
Das AR-DRG-System in der Version 4.1 wurde als Grundlage für das Deutsche G-DRG-System gewählt.
DRG-Systeme sind in verschiedenen Ländern mit unterschiedlicher Intention und Zielsetzung im Einsatz:
- Abrechnung stationärer Behandlungsfälle
- Budgetbemessung
- Budgetverteilung
- Qualitätssicherung
- Leistungsallokation
Das G-DRG-System
Mit dem GKV Gesundheitsreformgesetz 2000 wurden vom Gesetzgeber umfangreiche Veränderungen im stationären Sektor des Deutschen Gesundheitssystems vorgegeben. Die Parteien der Selbstverwaltung (Spitzenverbände der Krankenkassen und der Verband der privaten Krankenversicherung sowie die Deutsche Krankenhausgesellschaft) wurden beauftragt, nach den Vorgaben des §17b des Krankenhausfinanzierungsgesetzes (KHG) ein DRG-System in Deutschland einzuführen, das bereits international im Einsatz war.
Bis zum 30.06.2000 sollten die Grundstrukturen des Vergütungssystems und des Verfahrens zur Ermittlung der Bewertungsrelationen auf Bundesebene sowie die Grundzüge des Verfahrens zur laufenden Pflege auf Bundesebene vereinbart sein.
Im § 17b Absatz 1 KHG werden folgende Anforderungen an das Vergütungssystem gestellt:
- durchgängige, leistungsorientierte und pauschalierende Vergütung für alle allgemeinen Krankenhausleistungen
- Abbildung von Komplexitäten und Komorbiditäten
- praktikabler Differenzierungsgrad
- bundeseinheitliche Festlegung der Fallgruppen und ihrer Bewertungsrelationen
- Definition der Bewertungsrelationen als Relativgewichte
- Vergütung der allgemeinen vollstationären und teilstationären Krankenhausleistungen für einen Behandlungsfall
- Vereinbarung bundeseinheitlicher Regelungen für Zu- und Abschläge bei Finanzierungstatbeständen, die nicht in allen Krankenhäusern vorliegen (z. B. Notfallversorgung, Sicherstellung der Versorgung der Bevölkerung, Vorhaltung von Leistungen, Ausbildungsstätten, Aufnahme von Begleitpersonen)
- Ergänzung der Fallpauschalen durch Zusatzentgelte in eng begrenzten Ausnahmefällen. Nach diesen Vorgaben einigte sich die Selbstverwaltung am 27.06.2000 auf das australische AR-DRG-System Version 4.1.
Nachdem keine Einigung hinsichtlich der weiteren Ausgestaltung des Systems erzielt werden konnte, erklärte die Deutsche Krankenhausgesellschaft das Scheitern der Verhandlungen hinsichtlich der Abrechnungsbedingungen im Mai 2002 und das umfassende Scheitern am 24.06.2002. Damit war der Weg frei für eine Ersatzvornahme durch das BMGS (Bundesministerium für Gesundheit und Soziale Sicherung). Neben der Vergabe des Kalkulationsauftrages für die Bewertungsrelationen wurden in der KFPV (Verordnung zum Fallpauschalensystem für Krankenhäuser) die Abrechnungsbestimmungen für DRG-Fallpauschalen und Zusatzentgelte sowie der Fallpauschalenkatalog vorgegeben.
DRG-Systematik
Jeder stationäre Behandlungsfall wird einer DRG (Diagnosis Related Group) zugeordnet. DRG-Systeme sind Patientenklassifikationssysteme, die stationäre Behandlungsfälle unter ökonomischen und medizinischen Gesichtspunkten in kostenhomogene Fallgruppen mit ähnlichem Erkrankungsspektrum einteilen.
Die korrekte Kodierung von Diagnosen und Prozeduren ist die Voraussetzung für die Zuordnung eines Datensatzes zu einer Fallpauschale. Mit den Deutschen Kodierrichtlinien 2002, die seit 1. Januar 2002 verbindlich sind, wurden erstmalig einheitliche Vorgaben für die Kodierung analog den australischen Coding Standards geschaffen. Sie wurden von den Deutschen Kodierrichtlinien 2003 zum 1. Januar 2003 abgelöst. Ein Gruppierungsalgorithmus ordnet anhand verschiedener Kriterien einen Datensatz einer DRG zu. Dafür wird eine zertifizierte Gruppierungssoftware, ein Grouper, verwendet.
Für die Eingruppierung eines Behandlungsfalles in eine DRG sind folgende Faktoren relevant:
- Haupt- und Nebendiagnosen
- Prozeduren
- Alter
- Geschlecht
- Aufnahmegewicht
- Verweildauer
- Entlassungsgrund
- Dauer der maschinellen Beatmung
- Status der psychiatrischen Zwangseinweisung
Das Vorhandensein von Komplikationen und/oder Komorbiditäten (CC) kann die Behandlung von Krankheiten und Störungen erschweren und verteuern. Deshalb ist es für eine DRG-Klassifikation wesentlich, die unterschiedliche Schwere einer Erkrankung zu erkennen und zu berücksichtigen.
Für alle Nebendiagnosen sind Schweregradstufen (CCL) vorgegeben, deren Wert zwischen 0 und 4 für operative und neonatologische Behandlungsepisoden und zwischen 0 und 3 für medizinische Behandlungsepisoden variieren kann.
In unterschiedlichen Basis-DRGs können Nebendiagnosen unterschiedliche CCL-Werte aufweisen. So hat z. B. die Nebendiagnose J96.0 (Akute respiratorische Insuffizienz ) in der Basis-DRG B70 (Apoplexie) einen CCL-Wert von 2, während sie in der Basis-DRG B71 (Erkrankungen an Hirnnerven und peripheren Nerven) einen CCL-Wert von 3 aufweist.
Eine Nebendiagnose wird abhängig von der Basis-DRG als leichte, mäßig schwere, schwere oder äußerst schwere CC eingestuft mit einem der folgenden CCL-Werte:
| CCL=0: |
|
| CCL=1: |
|
| CCL=2: |
|
| CCL=3: |
|
| CCL=4: |
|
Die kodierten Nebendiagnosen werden hinsichtlich ihres kumulativen Effektes bewertet. Der Patientenbezogene Gesamtschweregrad (PCCL) wird für jede Behandlungsepisode aus den CCL-Werten der Nebendiagnosen über eine Glättungsformel durch ein komplexes Verfahren berechnet. So wird vermieden, dass ähnliche Konstellationen von Nebendiagnosen mehrfach gewertet werden.
Die PCCL-Werte haben folgende Bedeutung:
| PCCL=0: | keine CC |
| PCCL=1: | leichte CC |
| PCCL=2: | mäßig schwere CC |
| PCCL=3: | schwere CC |
| PCCL=4: | äußerst schwere CC |
DRG-Notation
Jede DRG besteht aus 4 alphanumerischen Zeichen (z. B. ADDS), wobei diese Zeichen die folgende Bedeutung haben:
| A: | verweist auf die Hauptgruppe, der die DRG angehört; Verwendet werden verschiedene Buchstaben bzw. die Zahl "9", die der Kennzeichnung von Fehler-DRGs vorbehalten ist. | ||||||||||
| DD: | gibt die Basis-DRG innerhalb der MDC sowie die Partition an, zu der die Basis-DRG gehört. Für die Zuweisung einer Behandlungsepisode zu einer operativen, medizinischen oder anderen Partition gilt:
Operative Partition: Mindestens eine OR-Prozedur vorhanden. Andere Partition: keine OR-Raum-Prozedur, aber mindestens eine NonOR-Prozedur, die für die MDC signifikant ist, vorhanden. Medizinische Partition: Es wurde weder eine OR-Prozedur noch eine lokal signifikante NonOR-Prozedur durchgeführt. | ||||||||||
| S: | kennzeichnet die Einteilung, mit der DRGs innerhalb einer Basis-DRG anhand ihres Ressourcenverbrauches unterschieden werden. Wertebereiche:
|
Beispiel:
| Basis-DRG B69: | Transitorische ischämische Attacke (TIA) und extrakranielle Gefäßverschlüsse |
| B | Hauptgruppe: Krankheiten und Störungen des Nervensystems |
| 69 | Medizinische Partition |
| DRG B69A: | Transitorische ischämische Attacke (TIA) und extrakranielle Gefäßverschlüsse mit äußerst schweren CC |
| B | Hauptgruppe: Krankheiten und Störungen des Nervensystems |
| 69 | Medizinische Partition |
| A | Höchster Ressourcenverbrauch |
| DRG B69B: | Transitorische ischämische Attacke (TIA) und extrakranielle Gefäßverschlüsse mit schweren CC |
| DRG B69C: | Transitorische ischämische Attacke (TIA) und extrakranielle Gefäßverschlüsse ohne äußerst schwere oder schwere CC. |
DRG-Eingruppierung
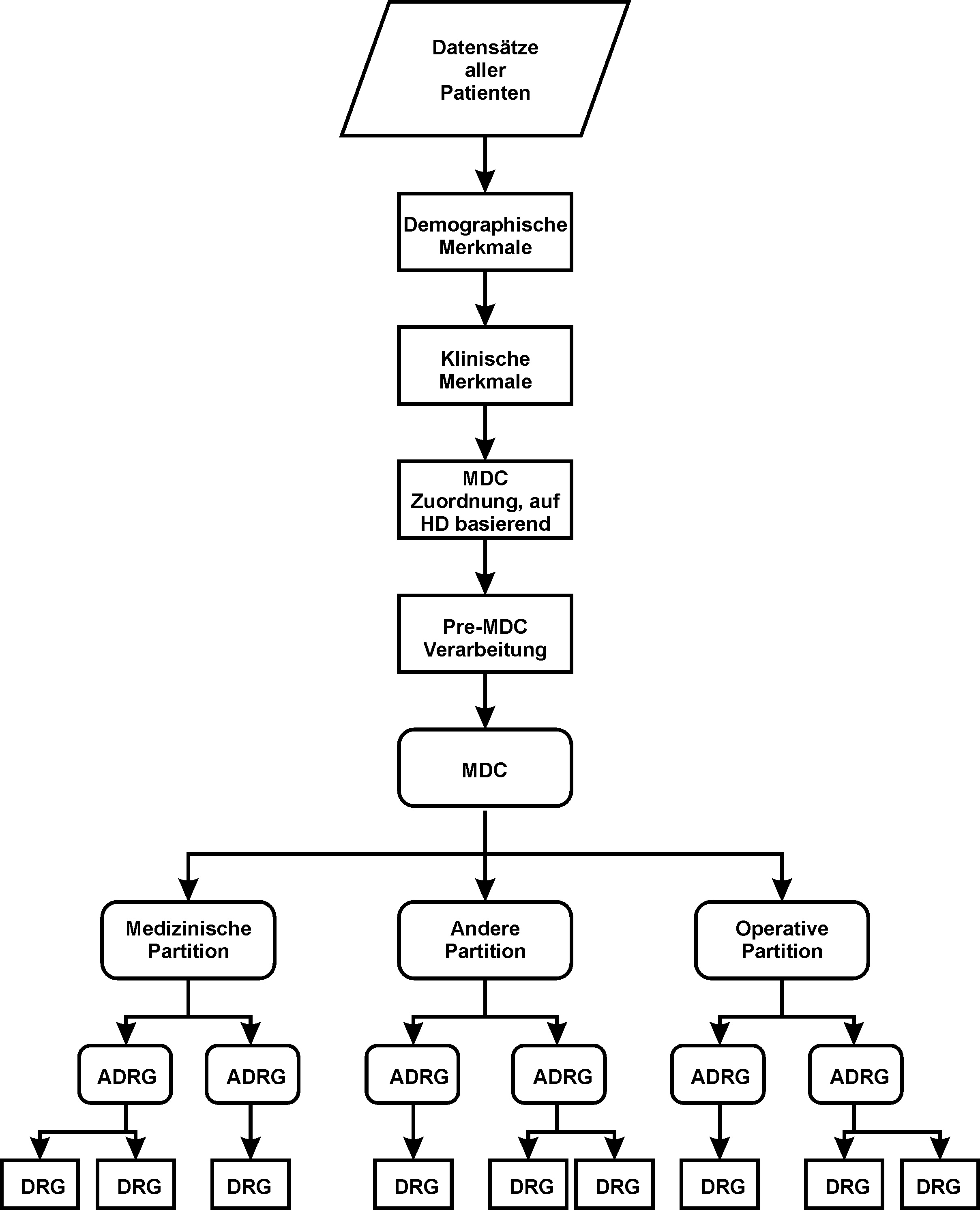
Die DRG-Eingruppierung erfolgt nach einem vorgegebenen Gruppierungsalgorithmus:
- Überprüfung demographischer und klinischer Merkmale;
Beim Vorliegen ungültiger Informationen werden Warnhinweise (flags) gesetzt, die in einigen Fällen die Zuordnung zu einer der Fehler-DRGs 960Z (Nicht gruppierbar), 961Z (Unzulässige Hauptdiagnose) oder 963Z (Neonatale Diagnose unvereinbar mit Alter oder Gewicht) bewirken können. - Zuordnung zu einer MDC (Hauptdiagnosegruppe)
- Pre-MDC-Verarbeitung:
Ermittlung der 9 in der Pre-MDC-Kategorie enthaltenen kostenintensiveren DRGs (z. B. Transplantationen, Langzeitbeatmungen) und Änderung der MDC-Zuweisung bei bestimmten Konstellationen (z. B. Tetraplegie, Neugeborene etc.). - MDC-Partitionierung:
Zuordnung der Behandlungsepisode zu einer operativen, medizinischen oder anderen Partition. - Zuordnung zu einer Basis-DRG:
Sie erfolgt hauptsächlich aufgrund der dokumentierten Diagnosen- und Prozedurenkodes. - Zuordnung von CCL und PCCL:
Jeder Diagnose wird ein CCL-Wert zugewiesen. Anschließend wird der PCCL-Wert ermittelt, eine Maßzahl des kumulativen Effektes der Komplikationen und Komorbiditäten (CC) einer Behandlungsepisode. - DRG-Zuordnung:
DRGs innerhalb einer Basis-DRG unterscheiden sich durch ihren Ressourcenverbrauch und sind anhand der Faktoren PCCL, Alter, Malignität etc. unterteilt.
Gruppierungsalgorithmus
Ermittlung der Relativgewichte
Jede DRG ist mit einem Relativgewicht bewertet, das die durchschnittliche ökonomische Fallschwere abbildet. Für die Ermittlung der deutschen Bewertungsrelationen wurde von den Parteien der Selbstverwaltung das folgende Verfahren festgelegt:
- Die Ermittlung erfolgt auf der Basis bundesdeutscher Daten auf der Grundlage eines Istkostenansatzes.
- Mittelfristig sollen alle Krankenhäuser an der Kalkulation beteiligt sein.
- Die Datenerhebung erfolgt retrospektiv und bezieht sich grundsätzlich auf ein abgeschlossenes Kalenderjahr. Im Rahmen der Initialerhebung werden Daten aus einem unterjährigen Zeitraum verwendet.
- Die Vereinbarungspartner geben ein einheitliches Kalkulationsschema vor, das von einer externen Institution als Auftragsleistung erstellt wird.
- Die von den Krankenhäusern gelieferten Daten müssen durch gemeinsam beauftragte Prüfer verifizierbar sein.
Nach dem Scheitern der Verhandlungen innerhalb der Selbstverwaltung wurde im Rahmen der Ersatzvornahme im zweiten Halbjahr 2002 die Kalkulation der ersten Deutschen Bewertungsrelationen durchgeführt.
116 Krankenhäuser beteiligten sich mit insgesamt 494.325 Datensätzen aus den ersten 4 Monaten des Jahres 2002 an der Erstkalkulation der Relativgewichte. Bei der Kalkulation der BPflV-Fallpauschalen erfolgte die Kalkulation nach Definition der Fallpauschalen - anders bei der Kalkulation der Bewertungsrelationen der G-DRGs: hier erfolgte die DRG-Definition auf der Grundlage bereits erhobener Kostendaten. Die Fallgruppierung findet also vorrangig unter ökonomischen Aspekten statt.
Der Erlös einer DRG berechnet sich aus dem Produkt aus Relativgewicht und Basisfallpreis. Der Basisfallpreis ist der Erlös, den eine Leistung mit dem Relativgewicht von 1 erzielt. Der Basisfallpreis wird bis zum 1. Januar 2007 bundeslandeinheitlich festgelegt.
Die Addition der Relativgewichte einer Fachabteilung, eines Krankenhauses oder eines Bundeslandes ermöglichen bezogen auf einen definierten Zeitraum und die erbrachten Fallzahlen die Ermittlung der mittleren ökonomischen Fallschwere (Casemixindex, CMI).
| DRG-Erlös: | Basisfallpreis x Relativgewicht |
| Casemix: | Summe aller in einem definierten Zeitraum erbrachten Relativgewichte |
| Casemixindex: | Durchschnittliche ökonomische Fallschwere Casemix : Fallzahl |
Abkürzungen
| AR-DRG | Australian Refined Diagnosis Related Group |
| CC | Komplikation oder Komorbidität; Complication or Comorbidity |
| CCL | Schweregrad einer Komplikation oder Komorbidität; Complication or comorbidity level |
| DRG | Diagnosebezogene Fallgruppe; Diagnosis Related Group |
| G-DRG | German Diagnosis Related Group |
| MDC | Hauptdiagnosegruppe; Major Diagnostic Category |
| NonOR | Nichtoperativ; Non Operating Room |
| OR | Operativ; Operating Room |
| PCCL | Patientenbezogener Gesamtschweregrad; Patient Clinical Complexity Level |
| Pre-MDC | Den MDCs vorgeschaltete Hauptdiagnosegruppe |